2013年11月15-16日,第14届全国实验血液学学术会议在上海召开。在造血调控和干细胞分会场举行的达沙替尼(施达赛)卫星会上,北京大学人民医院血液病研究所黄晓军教授担任主席,北京大学人民医院血液病研究所秦亚溱教授、上海交通大学医学院附属瑞金医院李军民教授分别就“BCR-ABL分子学检测在慢性粒细胞性白血病(CML)酪氨酸激酶抑制剂(TKI)治疗中的必要性”、“达沙替尼在CML治疗中的作用”发表精彩的报告。
BCR-ABL检测的必要性
RQ-PCR检测的意义
BCR-ABL是 CML的核心分子标志物,在CML发病机制中具有重要作用。与传统聚合酶链式反应(PCR)的终点定量、可重复性差等相比,实时定量(RQ)-PCR除引物外,添加荧光染料或荧光标记探针,实现了真正意义上对起始模板量的定量,其敏感性、特异性及准确性均较好。
通过RQ-PCR检测BCR-ABL信使核糖核酸(mRNA)水平,可反映更低水平肿瘤负荷,达到基线水平5-log单位下降,且与主要细胞遗传学反应(MCyR)、完全细胞遗传学反应(CCyR)等检测结果较一致。同时,通过RQ-PCR检测早期分子反应可预测CML疗效。一项国际随机研究(IRIS)表明,患者在6、12、18个月的BCR-ABL分子反应与长期无事件生存(EFS)相关。此外,RQ-PCR检测结果可早期提示突变、耐药及复发。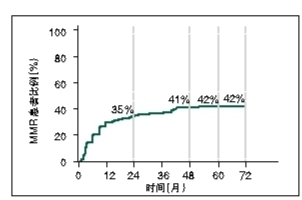
由此可见,RQ-PCR检测BCR-ABL可指导CML临床治疗,但前提必须是RQ-PCR检测准确、稳定,且BCR-ABL结果意义明确。
BCR-ABLIS评估分子反应
CML分子反应评估方式已由最早的根据实际肿瘤负荷水平评估疗效,到根据肿瘤负荷下降程度评估疗效,最终发展为转换系数(CF)校正后根据实际肿瘤负荷水平评估疗效,即BCR-ABL国际标准(IS)。
与肿瘤负荷下降程度(log单位下降)相比,IS方法具有相同的预测无进展生存(PFS)及长期反应趋势的作用、更强的区分患者的能力及实现了不同实验室结果可比。因此,BCR-ABLIS总体优于log单位下降。
更重要的是,BCR-ABLIS结果简单、清晰、易懂,且实现了意义明确。目前,国际临床试验结论来自于BCR-ABLIS,CML治疗指南的制定亦基于BCR-ABLIS。临床上,必须将检测结果转换为BCR-ABLIS,才能正确评价疗效,执行指南。
综上所述,分子监测对TKI时代的CML治疗十分必要。BCR-ABLIS是CML分子检测的国际通用语言,实现国际上分子反应可比。通过室间样本比对,可促进国内整体检测准确性提高。应推广使用BCR-ABLIS,与国际接轨。
达沙替尼治疗CML新进展
CML临床治疗现状
IRIS研究8年随访数据显示,仍存在约50%患者由于安全性、有效性等各种因素终止治疗。2013年一项研究表明,真实世界中存在约63%患者终止或中断伊马替尼治疗;并且,在伊马替尼治疗12、18个月时,超过50%患者治疗失败。以上数据均提示,伊马替尼一线治疗尚无法解决CML治疗的所有问题。
达沙替尼的作用机制
伊马替尼治疗失败的原因分为BCR-ABL依赖(50%~60%)与非依赖(40%~50%)因素两大类。前者包括突变(涉及约50%患者)、基因扩增或蛋白表达过度(涉及约7%~10%患者);后者包括SRC家族激酶、细胞药理学及其他通路等。达沙替尼为二代TKI的代表药物,不仅具有针对BCR-ABL野生型与突变型(T315I等除外)的强效抑制作用,还具有针对2种构象BCR-ABL激酶与SRC激酶通路的广泛抑制作用。
一项研究表明,达沙替尼在体外抑制野生型BCR-ABL融合基因的作用为伊马替尼的325倍、尼洛替尼的16倍[Cancer Res 2005, 65: 4500]。另一项研究表明,与尼洛替尼相比,达沙替尼具有更广泛抑制BCR-ABL突变的作用[Blood 2009, 114: 5426]。在中国CML患者的研究表明,34%突变患者对尼洛替尼不敏感,对达沙替尼不敏感的患者仅为11%[Ann Hematol 2011, 90: 47]。
此外,研究表明,费城染色体阳性(Ph+)中枢神经系统白血病(CNSL)患者给予达沙替尼治疗后,脑脊液中白血病细胞数目持续降低至正常范围,反应明显。
达沙替尼的循证之旅
CA180-034研究 一项多中心Ⅲ期剂量优化临床研究纳入670例伊马替尼耐药或不耐受的CML慢性期(CP)患者,分为4组,给予达沙替尼100 mg[每日1次(QD)]、140 mg(QD)、50 mg[每日2次(BID)]及70 mg(BID)治疗。结果显示,100 mg(QD)组的2年总反应率最佳,完全血液学反应(CHR)率为92%、MCyR率为63%、CCyR率为50%。随访6年,100 mg(QD)组患者的PFS率为49%,总生存(OS)率为71%,其中仅6%患者进展为加速期(AP)或急变期(BP)。伊马替尼耐药或不耐受的CML-CP患者接受达沙替尼治疗可达到早期、较深的主要分子遗传学反应(MMR,图)。安全性方面,100 mg(QD)组的非血液学不良反应多发生在治疗前2年,且多为1~2级,患者耐受性良好。3或4级血液学不良反应以中性粒细胞减少症(36.4%)、血小板减少症(23.6%)及贫血(12.7%)最常见。
CA180-035研究 该项针对CML进展期患者的多中心Ⅲ期剂量优化临床研究表明,达沙替尼140 mg(QD)与70 mg(BID)的疗效相当,患者OS率相近,且3或4级不良反应无显著差异。
CA180160 针对中国患者的研究表明,无论CP或AP、BP,给予达沙替尼治疗后,各期患者均获得较好CCyR、MCyR及CHR,使用剂量与欧美人群无差异,且安全性较好。
达沙替尼早期转换治疗
早期BCR-ABL分子反应评估预后 2008年,一项来自英国伦敦哈默史密斯医院的研究表明,越早出现治疗失败的患者,长期预后越差。2012年,进一步开展的前瞻性研究证实,第3个月BCR-ABL转录水平可评估CML患者8年长期预后;第6个月和12个月的BCR-ABL转录水平可评估已获得CCyR患者的长期预后。另一项国际多中心Ⅲ期临床研究(DASISION)表明,第3个月BCR-ABL转录水平≤10%患者在1年和2年获得CCyR及MMR的可能性更高,且2年OS率和PFS率更高。因此,使用伊马替尼治疗时,早期分子反应至关重要;治疗第3个月BCR-ABL水平是患者唯一有效的预后因素。对于早期发现的治疗失败患者,应及早进行包括二代TKI的治疗。
早期转换的临床获益 2009年一项研究表明,在患者MCyR丧失时即换用达沙替尼,更易重获CCyR以及更好的长期生存。2011年欧洲一项研究表明,从患者不耐受到换药达沙替尼的时间越短,治疗反应越佳。正在进行的有关早期转换研究(CA180-399)有望给予确切证据。总之,更早的国际标准化BCR-ABL分子定量监测可更早发现长期预后差的患者。若及时转换达沙替尼治疗,则长期获益更多。
指南推荐 2013年欧洲白血病网络(ELN)指南推荐,最早在伊马替尼治疗3个月时换用达沙替尼等二代TKI。2014年美国国立综合癌症网络(NCCN)亦强调最早3个月时可换用TKI。此外,2013年中国CML指南进一步强调根据激酶突变指导用药。
综上所述,针对CML的治疗评估应贯穿于整个TKI使用周期。第3个月BCR-ABL≤10%是判断伊马替尼疗效的重要依据。第3~6个月严密随访患者BCR-ABL水平有利于决定换药时机。12个月后及任意时间点仍应继续监测;发现一线TKI耐药时,可考虑转换治疗。越早换用达沙替尼,患者生存获益的机会越多。
■小结
TKI的出现使CML治疗进入新时代,但一代TKI治疗中仍存在50%患者由于无法耐受或疗效不佳等因素须转换为更敏感的二代TKI。目前,标准化的PCR检测是临床决策转换的依据。如果患者无法达到3个月外周血BCR-ABL的IS值≤10%或6个月<1%,即可早期转换二代TKI。达沙替尼是有效的早期转换TKI药物,不仅对CML-CP、CML-AP及CML-BP均有效,且安全可靠。此外,也可根据患者突变状态选择合适的TKI药物。二代TKI药物的临床应用已由一代TKI无法耐受或无效,推广到早期转换,甚至在一些国家已成为一线治疗TKI药物。


评论