2013年5月,美国临床内分泌医师学会(AACE)发表了新版2型糖尿病综合管理流程图(以下简称AACE指南)[Endocr Pract 2013, 19(Suppl 2)]。作为由内分泌、糖尿病和代谢领域专科医师组成的专业团体,AACE致力于提供最高质量的患者服务。本文通过详细阐述AACE流程图所涉及的胰岛素治疗内容,从而为广大读者展现胰岛素治疗的最新策略。同时,本文也精选了同期颁布的其他欧美指南的相应内容,旨在异同比较中进一步体现AACE指南的特点。
图说文解AACE的胰岛素治疗策略
AACE指南的特点在于通过流程图对2型糖尿病(T2DM)治疗策略进行详细阐述,便于读者理解,可操作性强。上图是AACE指南中有关胰岛素起始及强化治疗的部分。
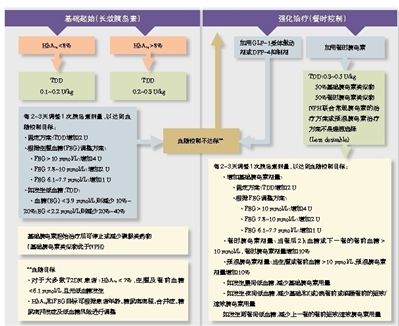
启动胰岛素治疗
当决定启动胰岛素治疗和选择胰岛素类型时,多种因素发挥着作用,但这些决定需要患者共同参与,并在很大程度上取决于患者的意愿、心血管和终末器官并发症、年龄、低血糖风险及总体健康状况等。对于糖化血红蛋白(HbA1c)>8%,接受≥2种口服降糖药(OAD)或胰高血糖素样肽-1(GLP-1)治疗,或T2DM病程长的患者,通过增加OAD来达到目标血糖的可能性不大。这些患者应在OAD基础上增加每日1次基础胰岛素注射,且胰岛素剂量应常规或在相对短时间内进行调整,从而达到目标血糖同时避免低血糖。若患者经多种OAD治疗后仍存在明显高血糖,且表现出多尿和体重减轻症状,相对容易启动胰岛素治疗。
基础胰岛素起始治疗方案
治疗时机及剂量调整 对于服用≥2种OAD或接受GLP-1治疗但HbA1c仍未达标的患者,可在现有治疗基础上启动每日单次剂量基础胰岛素注射。对于HbA1c≤8%的患者,起始剂量可为0.1~0.2 U/kg体重;HbA1c为8%~10%的患者,起始剂量可为0.2~0.3 U/kg体重。起始剂量胰岛素通常较难实现代谢控制,故应常规或在相对短期内进行剂量调整(具体方法见图),以实现血糖控制目标。
基础胰岛素起始治疗的理由 虽然预混胰岛素强调了餐时内源性胰岛素缺乏和基础胰岛素分泌,但其灵活性较差,且与基础和基础-餐时胰岛素治疗方法相比,低血糖发生率较高。基础胰岛素类似物较中性鱼精蛋白锌(NPH)胰岛素更好,因为前者单次基础剂量能在24小时内提供相对平稳的血清胰岛素浓度。此外,虽然两者在临床试验中显现出相同的HbA1c降幅,但胰岛素类似物能显著减少低血糖发生。Treat-to-Target试验首次显示了每日1次基础胰岛素类似物相较NPH胰岛素的疗效:经OAD治疗效果不佳的T2DM患者在夜间随机注射甘精胰岛素或预混胰岛素。26周试验结束时,两组中均有近58%的患者达到HbA1c<7%,HbA1c降幅近1.6%,但甘精胰岛素能明确、显著地减少低血糖22%,这主要归功于患者夜间低血糖的减少。
强化胰岛素治疗方案
对于接受基础或预混胰岛素治疗仍未达到目标血糖的患者,以及有症状性低血糖但HbA1c>10%的患者,接受基础和餐时胰岛素能达到更好的血糖控制。
完整的基础-餐时方案降糖效果最佳,并能配合患者不同的进餐时间和碳水化合物摄入量提供较好的灵活性。相对简单的方法是通过注射餐时胰岛素来覆盖进食量较大的一餐,然后根据需要额外增加餐时注射。数项随机对照试验已显示,在基础胰岛素基础上逐级增加餐时胰岛素能安全有效达到目标HbA1c,且低血糖发生率较低。
关于低血糖
避免低血糖非常重要。近7%~15%接受胰岛素治疗的患者每年至少经历1次低血糖发作,1%~2%的患者发生严重低血糖。数项大型随机试验显示,发生1次或多次严重低血糖事件的T2DM患者死亡率升高近2~4倍。
欧美指南胰岛素治疗策略简介
ADA/EASD立场声明
2012年,美国糖尿病学会(ADA)和欧洲糖尿病研究学会(EASD)联合发表了立场声明,旨在以患者为中心指导T2DM的高血糖治疗[Diabetes Care 2012, 35(6): 1364]。
个体化设计胰岛素治疗方案 理想的胰岛素治疗方案应针对患者情况进行个体化设计,胰岛素剂量应与饮食/运动习惯和当时的血糖趋势相匹配,并在个体化治疗目标范围内平衡预期的降糖效果与方案的便捷性。
基础胰岛素通常作为首选启动方案 立场声明指出,单用基础胰岛素通常是首选启动方案,以0.1~0.2 U/kg体重开始,取决于高血糖程度,通常与1~2个非胰岛素药剂联合。愿意接受多次注射且HbA1c较高(≥9.0%)的患者,可考虑每日2次预混胰岛素或进至基础加餐时胰岛素。调整基础胰岛素剂量,空腹血糖已可接受,但HbA1c仍高于目标值,考虑基础加餐时胰岛素,包括注射1~3针速效类似物。从基础胰岛素到每日2次预混胰岛素的研究较少,也可考虑,如不成功,进展至基础加餐时胰岛素。
预混胰岛素与基础胰岛素的比较 预混胰岛素虽更方便,但适应性较差。一般情况下,与单用基础胰岛素相比,预混方案的HbA1c降幅往往更大,但常以稍多的低血糖和体重增加为代价。总体而言,长效胰岛素类似物能减少夜间低血糖发生。
加拿大临床实践指南
2013年,加拿大糖尿病学会(CDA)颁布了糖尿病预防与治疗临床实践指南[Can J Diabetes 2013, 37(Suppl1)]。
在OAD基础上添加基础胰岛素的建议 ①应进行胰岛素滴定来达到空腹血糖4.0~7.0 mmol/L的目标值;②建议起始剂量为每日睡前10 U;③建议滴定剂量为1 U/d,直至达到目标血糖;④对于老年或正常体重患者采用较小起始剂量,较慢滴定速度和较高目标值;⑤若患者1周内经历2次低血糖发作(指尖血糖<4.0 mmol/L或任意夜间低血糖),则不应增加胰岛素剂量;⑥若空腹血糖持续<5.5 mmol/L,应减少胰岛素1~2 U,以避免夜间低血糖;⑦若发生日间低血糖,则应减少OAD(尤其是促泌剂);⑧为安全进行胰岛素滴定,患者每日至少1次须在空腹状态下进行自我血糖监测。
基础-追加胰岛素治疗策略 此策略即在优化基础胰岛素治疗基础上增加每日1次餐时胰岛素注射,指南提供了以下建议。①一旦需要启动强化胰岛素治疗,可在主餐或早餐时追加1次餐时胰岛素注射;②追加的起始剂量为2~4 U;③为了安全增加剂量,至少应在胰岛素增加剂量前检测血糖水平,继而每日增加1 U,从而达到餐后2小时血糖10.0 mmol/L(部分患者≤8.0 mmol/L)或下一餐餐前血糖4.0~7.0 mmol/L;④保持碳水化合物摄入很重要,可减少或停用OAD,尤其在发生日间低血糖时。
此外,该指南还对基础-餐时胰岛素治疗方案(强化治疗)提供了指导,指出每日总剂量为0.3~0.5 U/kg体重,并按如下原则进行分配:胰岛素总剂量的40%为基础胰岛素,总剂量的20%为每次餐时胰岛素剂量,每日3次,采用速效胰岛素类似物或短效胰岛素。
(本版由 希捷 整理)


评论