溃疡性结肠炎(UC)又称非特异性溃疡性结肠炎,是一种病因不明的直肠和结肠非特异性炎性疾病。UC在北欧和美洲发病率最高,近年我国的发病率也呈上升趋势。目前对UC的治疗以内科治疗为主,但仍有相当数量的患者在内科治疗无效或出现严重并发症时需要外科治疗,因此多科协作综合诊治是该病目前的主要治疗策略。
病历摘要
患者男性,32岁。反复间断黏液脓血便伴腹泻、腹痛病史2年余,确诊为溃疡性结肠炎2年。
期间患者多次在我院消化内科住院接受内科常规治疗。每次治疗后,患者病情好转,但临床诱导缓解期短,症状反复发作,总体治疗效果不佳。之后转至我院外科进行手术治疗,随访至今。
诊治经过
患者2年前无明显诱因出现腹泻,口服止泻药效果不佳。2011年3月开始无明显诱因出现腹部胀痛,黏液脓血便7~8 次/日,伴里急后重感,便后腹痛稍有缓解,无发热、恶心、呕吐。当地医院结肠镜检查(2011年4月、7月、10月)均提示,全结肠弥漫性炎症,病理检验提示溃疡性结肠炎。
期间当地医院予患者中药口服和灌肠(具体用药不详)治疗,效果不佳,黏液脓血便、腹泻、腹痛症状反复发作,随后转入我院消化内科。
患者既往有支气管扩张症病史。
2011年10月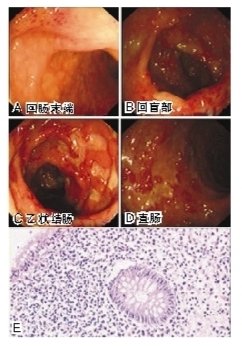
患者2011年10月因“腹泻1年,黏液脓血便半年”入我院。入院后血常规:白细胞(WBC)11.6 ×109/L,血红蛋白(Hb)103 g/L,红细胞(RBC)3.66×1012/L,血小板(PLT)510 ×109/L,红细胞压积(HCT)30.3%;粪便常规:粪潜血试验(OBT)(+);结核感染T细胞酶联免疫斑点试验(T-spot)、抗核抗体(ANA)谱、结核抗体、自身抗体、肿瘤标志物均未见异常;结核菌素试验(PPD)阴性,巨细胞病毒IgG 111.3 IU/ml;胸片提示左下肺支气管炎;胃肠钡餐未见异常。结合之前病史资料,初步诊断为:溃疡性结肠炎,全结肠炎,中度活动。
给予抗炎(奥硝唑针剂)、灌肠[生理盐水、巴柳氮钠片、致康胶囊(中成药)、利多卡因、蒙脱石粉]、美沙拉嗪(1.0g,qid)及复方谷氨酰胺肠溶片。
治疗约半个月,患者症状好转,便血次数减少至每日2~3次,出院继续美沙拉嗪(1.0g,qid)。
2012年2月
2012年1月,患者再次出现黏液脓血便,6~7次/日,伴腹痛腹胀,于2012年2月再次入住我院消化内科。
入院后检查:红细胞沉降率(ESR)136 mm/h,C反应蛋白(CRP)75.8 mg/L,WBC、PLT均明显升高,RBC、Hb、白蛋白降低。2月9日电子结肠镜显示:溃疡性结肠炎(全结肠型,重度活动)。活检病理报告结果(图1):结直肠黏膜组织呈明显慢性炎症改变伴淋巴组织增生及部分区域溃疡形成。.jpg)
给予抗炎、糖皮质激素(第1周琥珀酸氢化可的松100 mg,qd,第2周减至50mg,qd,之后停用)保留灌肠、美沙拉嗪(1.0g,qid)治疗。
经治疗后患者腹痛缓解,便血次数明显减少,出院后继续采用美沙拉嗪(1.0g,qid)维持治疗。
2012年5月
患者5月9日因“再发脓血便半个月”再次入院。脓血便次数较前增多,8~9 次/日,伴腹胀腹痛及口腔溃疡。
查体:下腹压痛明显,无反跳痛。实验室检查:血常规WBC、PLT升高明显,RBC、Hb、白蛋白降低,ESR和CRP持续升高,凝血时间延长。胸片:左下肺感染。5月16日电子结肠镜检查显示:溃疡性结肠炎(全结肠型,重度活动)、内痔。活检病理报告(图2):送检直肠黏膜组织呈慢性炎症改变伴糜烂及腺体不规则,考虑为溃疡性结肠炎。
给予抗炎、营养支持(白蛋白)、糖皮质激素(氢化可的松 300 mg ,静脉滴注qd;1周后改为强的松片40 mg/d口服)、继续口服美沙拉嗪(1.0g,qid)治疗,患者症状缓解,便血停止,腹痛缓解,出院后继续口服泼尼松(每2周递减5 mg)及美沙拉嗪治疗。
2012年9月
患者9月26日因“间断上腹痛1周,黑便3天”再次入院。入院时口服泼尼松20 mg/d,美沙拉嗪2 g/d。
入院查体:剑突下压痛,肠鸣音活跃。实验室检查:WBC、ESR、CRP仍明显升高,凝血酶原时间延长,OBT(+),白蛋白降低。胸片示:左下支气管扩张伴感染。胃镜检查:慢性浅表性胃窦炎。10月9日肠镜检查显示:溃疡性结肠炎(全结肠型,重度,活动期)。活检病理结果:降结肠、乙状结肠及直肠黏膜组织呈慢性炎症改变伴间质水肿,固有层内血管扩张、充血、出血及中性粒细胞浸润。
由于患者可能存在激素依赖,考虑加用免疫抑制剂或生物制剂治疗,但患者有支气管扩张症病史,且一直存在肺部感染,属上述药物的应用禁忌证,建议患者手术治疗。但患者不愿意接受手术,遂将泼尼松片加量至40 mg/d,美沙拉嗪加至1.0,qid,患者症状有所控制。
2012年11月
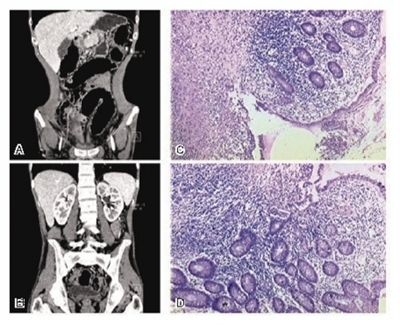
11月4日,患者突发便血4次,为暗红色血便,总量约150 ml,伴晕厥,出现血压下降(106/60 mmHg),予输血治疗(浓缩红细胞400 ml,新鲜冰冻血浆100 ml,后转入普外科。腹部CT(图3 A~B):回盲部、升结肠及直肠肠壁增厚(符合慢性炎症表现)。
11月13日,患者便血无缓解,当日下午于全麻下行全结肠、直肠切除+回肠J型储袋肛管吻合+回肠造口术。
手术切除部分结直肠(90 cm)、小肠(约6 cm)及阑尾。术后病理显示:结直肠浆膜面布满绿豆到豌豆大突起物并见一个2 cm×2 cm溃疡,送检肠壁组织见多处溃疡形成,肠壁黏膜层、黏膜下层呈慢性炎症改变伴淋巴组织增生,局部肠壁全层见慢性炎性细胞浸润,另见有类上皮样细胞结构肉芽肿性小结(图3 C~D)。抗酸染色(-)。上述结果倾向溃疡性结肠炎病变。免疫组化检查排除淋巴瘤。
患者术后20天后伤口愈合良好,回肠造口排气排便可,小便量正常,无腹痛、便血症状,遂出院。
随访至今未诉腹痛等,造口排便正常。拟于近期复查以决定是否行回肠造口还纳手术。
分析与点评
重症UC手术时机的选择是治疗关键
对于活动期溃疡性结肠炎(UC),其治疗目标包括尽快控制炎症,缓解患者症状;UC缓解期则应继续维持治疗、预防复发和促进黏膜愈合。对于重度UC,如何选择恰当的外科手术治疗时机以及合理有效的手术方法,已引起外科医生的普遍关注。
急性重症UC患者手术时机的选择是目前临床棘手问题,应引起临床医师重视。如果延误手术时机,则可能导致患者出现中毒性巨结肠、肠穿孔、大出血等严重并发症,而此时行急诊手术势必导致患者术后并发症增多和恢复期延长。
目前对于急性重症UC,主张早期予以激素治疗,如患者出现激素抵抗,可考虑“挽救治疗”。挽救治疗主要包括两种方案:静脉给予环孢素2~4 mg/kg和英夫利西单抗5 mg/kg,5~7天。如果上述药物治疗无效,则建议患者手术治疗。
由于此患者存在肺部感染,属上述药物治疗禁忌证,因此该患者具有手术指征。但由于患者拒绝手术,继续保守治疗,故耽误了最佳手术时机。约2个月后,患者出现急性并发症,行急诊手术。但此时不是重症UC患者的最佳手术时机,且只能行全结肠直肠切除及回肠贮袋肛管吻合术(IPAA)以及Ⅱ期造瘘术,势必延长患者的恢复期。
因此,对于急性重症UC患者,手术时机的选择非常重要,需要内外科医生严密配合,多学科协作诊治,并根据患者的具体情况选择合适的手术方式,具体手术方式如表所示。
UC手术指征和手术方式选择
UC手术指征包括绝对手术适应证和相对手术适应证。
绝对适应证包括致命性大出血、穿孔和癌变。相对适应证为:① 重度患者,经内科治疗5~7 天无效,病情急剧恶化者;② 慢性患者久治不愈,内科治疗效果不佳,营养状态差并丧失劳动能力;③ 肠腔狭窄伴肠梗阻;④ 中毒性巨结肠;⑤ 可能发生癌变者;⑥ 严重的肠外并发症,如关节炎、皮肤病变、结膜炎、硬化性胆管炎等(切除病变结肠后,对缓解和控制肠外症状很有价值)。
手术方式的选择应根据患者的年龄、营养状况、并发症情况以及回肠系膜长短和血管的分布等因素决定。IPAA是目前疗效较好的手术方法,其类型有多种,以J型最常用,可为患者恢复正常的排便功能,健康的生活和工作创造最佳条件。
经验与不足
规范内科治疗,适时选择手术 本例患者在转我院治疗之前已被诊断为中度UC,但未接受正规内科治疗,而是使用药物成分不明的中药灌肠。这种治疗不但其效果难以保证,反而影响后期的规范化治疗,进而使病情加重。
在转入我院后,依据其临床表现、肠镜及病理检查结果进行全面评估,给予规范内科治疗。鉴于该例患者为重度UC,给予其糖皮质激素(静脉+口服)诱导缓解,在此基础上再给予其口服美沙拉嗪维持治疗。
然而,患者病情反复且出现激素依赖,有免疫抑制剂及生物制剂应用指征,但由于患者存在用药禁忌(肺部感染),因此手术治疗为其最佳选择。但由于本例患者拒绝进行手术,错过了最佳手术时机,导致后期患者病情恶化,出现消化道大出血并发症。此时行外科手术治疗,其手术方式只能选择IPAA加回肠造瘘术。
鉴别诊断 本例患者还存在与克罗恩病(CD)及淋巴瘤鉴别的问题。
结肠型CD亦可累及全结肠,对美沙拉嗪及糖皮质激素治疗CD的疗效反应欠佳,且易伴发口腔溃疡等肠外表现。本例患者手术标本病理检查提示,结肠壁全层炎症、局灶性穿透性溃疡及类上皮样肉芽肿。CD多表现为节段性病变,而此例患者为弥漫性连续病变;CD全层炎症表现为慢性穿透,易并发肠梗阻、肠腔狭窄、瘘管等并发症,而UC更易并发中毒性巨结肠、肠穿孔、消化道大出血等急性并发症;CD术后易复发,而UC术后可治愈。此例患者仍须密切随访有无复发等,以排除结肠型CD。
淋巴瘤多累及小肠,亦可累及结肠,但多为局灶性病变,少见弥漫性或节段性、多灶病变,且本例患者多次病理检查均未见支持淋巴瘤诊断的证据,因此本例患者淋巴瘤的诊断暂不成立。
不足之处 目前,重症UC患者的临床诊治仍存在一定困难,部分医生对重症UC缺乏充分认识,导致诊治不规范或延误治疗,且部分患者依从性欠佳,导致治疗效果差,出现并发症。
对于手术治疗,患者多存在犹豫和抵触心理,且部分医生亦对手术指征及手术时机的认识不足,常延误手术时机。
对于具有手术适应证的重度UC患者,若能通过短期、系统的内科治疗,在病情缓解期接受手术治疗,既能缩短病情迁延时间,减轻患者痛苦,又可以达到治愈的目的,改善患者预后。
UC的外科治疗尚无完美方案,手术并发症的发生与手术指征掌握是否得当、手术设计是否合理、术者技术熟练程度、经验的累积及出现并发症时能否及时处理有密切关系。
近年来,IPPA已成为治疗UC的标准术式。该手术方式可切除所有病变黏膜,从而防止直肠病变的复发和降低癌变风险。


评论