病例介绍
主诉 患者女性,23岁。因“右下腹痛伴恶心1天”入院。
现病史 患者2005年1月出现血便,每日1~2次,为黄色软便,有时大便内混有鲜血,无黏液、无脓性分泌物。起病时无腹痛、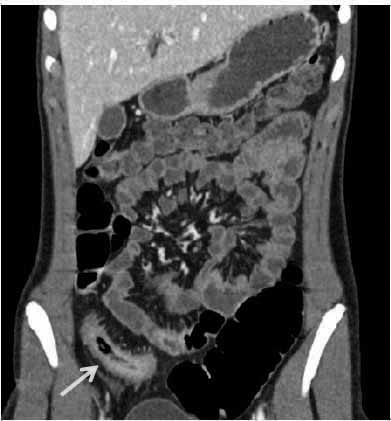 腹泻或腹胀,无恶心、呕吐。血常规、肝肾功能正常,血沉30 mm/h(正常值范围0~20 mm/h)。外院胃镜检查及活检发现,食管、胃及十二指肠慢性弥漫性非特异性炎症,十二指肠有部分绒毛萎缩。肠镜检查及活检显示,末端回肠弥漫性急慢性炎症,全结肠急慢性炎症伴肉芽肿形成。诊断为克罗恩病(回结肠型)。既往无手术病史。口服泼尼松40 mg后血便停止,后将泼尼松逐渐减量,改为硫唑嘌呤50 mg口服,并逐渐加量至100 mg。2009年3月患者开始出现下腹痛、恶心和呕吐,腹部CT显示,末端回肠距回盲瓣10~15 cm处肠壁黏膜强化、肠壁增厚、肠道狭窄(图1)。停用硫唑嘌呤,改为英夫利西单抗300 mg治疗,并再次给予泼尼松40 mg及环丙沙星、甲硝唑口服,采用此方案治疗后患者腹痛及恶心、呕吐症状明显缓解。2010年1月腹胀及恶心症状再次加重,腹部CT检查提示末端回肠肠壁黏膜强化、肠壁增厚、肠道狭窄较上次检查有所好转,但右下腹肠段间有一瘘管形成(图2)。2012年10月腹部CT提示腹腔内脓肿,行腹腔脓肿引流术。
腹泻或腹胀,无恶心、呕吐。血常规、肝肾功能正常,血沉30 mm/h(正常值范围0~20 mm/h)。外院胃镜检查及活检发现,食管、胃及十二指肠慢性弥漫性非特异性炎症,十二指肠有部分绒毛萎缩。肠镜检查及活检显示,末端回肠弥漫性急慢性炎症,全结肠急慢性炎症伴肉芽肿形成。诊断为克罗恩病(回结肠型)。既往无手术病史。口服泼尼松40 mg后血便停止,后将泼尼松逐渐减量,改为硫唑嘌呤50 mg口服,并逐渐加量至100 mg。2009年3月患者开始出现下腹痛、恶心和呕吐,腹部CT显示,末端回肠距回盲瓣10~15 cm处肠壁黏膜强化、肠壁增厚、肠道狭窄(图1)。停用硫唑嘌呤,改为英夫利西单抗300 mg治疗,并再次给予泼尼松40 mg及环丙沙星、甲硝唑口服,采用此方案治疗后患者腹痛及恶心、呕吐症状明显缓解。2010年1月腹胀及恶心症状再次加重,腹部CT检查提示末端回肠肠壁黏膜强化、肠壁增厚、肠道狭窄较上次检查有所好转,但右下腹肠段间有一瘘管形成(图2)。2012年10月腹部CT提示腹腔内脓肿,行腹腔脓肿引流术。
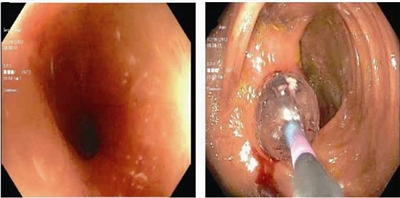
接诊时情况 2013年1月患者就诊于美国克利夫兰医学中心消化内科,接诊时患者主要症状为右下腹痛及恶心,伴有食欲减退,无呕吐,大便每日3~5次,水样便,无黏液、脓血。体检发现,右下腹腹肌紧张,有压痛,无反跳痛,肛周有皮赘。结肠镜检查显示,远端直肠结节样增生,其余直肠及结肠正常。肠道有3处狭窄,末端回肠距回盲部约15 cm见二处中等程度狭窄,每处狭窄长度约1 cm,狭窄周围伴有炎症及散在溃疡形成,第3处狭窄位于回盲瓣(图3)。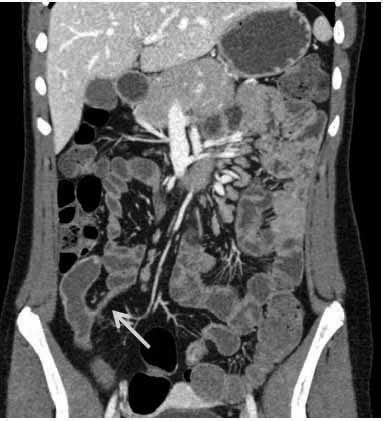
治疗经过 对上述3处狭窄均行内镜下球囊扩张治疗,球囊直径为20 mm,同时继续
英夫利西单抗治疗,治疗后患者腹痛及恶心症状好转。
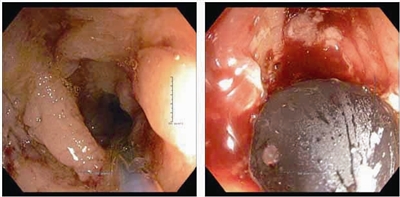
2013年7月门诊复查肠镜发现,乙状结肠散在多处阿弗他样溃疡,其余结肠正常。末端回肠距离回盲部10 cm、5 cm及回盲瓣见3处狭窄,每处狭窄长度约1 cm,狭窄周围黏膜结节样增生,未见明显炎症或溃疡。最远端狭窄程度较重,内镜不能通过(图4)。
换用二氧化碳泵,通过导丝交换技术行内镜下球囊扩张,球囊直径为20 mm,结果在扩张过程中出现肠穿孔,立即用钛
夹封闭穿孔处,给予静脉抗生素,并请普外科医生会诊。
观察约1小时后决定行急诊手术,术中发现狭窄近端
一段小肠有瘘管,且与回盲部肠管粘连,形成肠段间内瘘,末端回肠炎症程度较重。通过单孔腹腔镜技术切除病变小肠及回盲部,并行回结肠一期吻合。术后病理检查显示,小肠浆膜
及浆膜下炎症,回盲部病理符合活动性克罗恩病表现,伴有肠道狭窄、穿孔及弥漫性浆膜炎。
临床讨论
外科医师:炎性肠病(IBD)患者接受肠镜检查或治疗时发生肠穿孔的处理 尽管该患者在接受内镜下球囊扩张的过程中出现肠穿孔,但医生通过单孔腹腔镜切除了病变肠道,并行一期吻合,切口小且不须行回肠末端造瘘,明显改善患者生活质量。
该患者在肠穿孔情况下能获得好的预后主要得益于以下3点:其一,良好的肠道准备,好的肠道准备对于肠镜检查非常重要,只有肠道清洁才能在肠镜检查时获得良好的视野
,有助于降低肠穿孔的发生风险,并且如果肠道清洁,即使出现了肠穿孔,也不会出现粪便污染腹腔、导致感染的情况;其
二,二氧化碳泵的使用,肠镜检查时如果能使用二氧化碳泵,能明显缓解患者在肠镜检查时的腹胀感,而且如果使用二氧化碳
泵,在出现肠穿孔时腹腔内不会积聚大量游离气体;其三,及时外科手术治疗,内科医师发现患者出现肠穿孔后,立即给予患
者静脉抗生素,并同时请外科医师会诊行急诊手术,未出现腹腔感染。
消化内科医师陈敏、夏冰: IBD患者接受肠镜检查或治疗时发生肠穿孔的危险因素 IBD患者接受肠镜检查时可能引起肠穿孔的危险因素有哪些?一项对美国克利夫兰医学中心接受肠镜检查的IBD患者的回顾性研究(J Crohns Colitis 2012,6:470)显示,内镜下重度炎症(31.6%对10.5%, OR=3.82)、肠镜检查时接受激素治疗(68.4%对21.1%, OR=7.68)是发生肠穿孔的危险因素。一项对全美国住院IBD患者的研究(J Crohns Colitis 2011,5:189)显示,老年、女性及内镜下球囊扩张治疗是肠穿孔的危险因素,内镜下息肉切除并不增加肠穿孔发生风险。
通过临床实践,我们发现以下因素亦可能增加肠穿孔风险:① 技术性因素,包括肠道准备差、泵入气体过多、扩张时球囊向前滑动、球囊前端导丝刺破肠壁;② 狭窄的性质,比如某些弯曲角度大、多部位狭窄、不对称狭窄或吻合器所缝合的吻合口狭窄,在对上述类型的狭窄进行扩张时,易出现肠穿孔,因为球囊的扩张力是对称的,如果狭窄的吻合口不对称或使用吻合器吻合,用对称的力量扩张不对称的肠壁,则容易导致肠穿孔。
消化内科医师沈博:克罗恩病患者肠道狭窄的最佳治疗方案 克罗恩病肠道狭窄的治疗方法包括药物、内镜下球囊扩张及手术治疗3种。药物治疗对于纤维性狭窄通常没有效果;手术治疗包括狭窄成形术及狭窄肠段切除术,但是手术创伤大、并发症多,且手术后易复发肠道狭窄,而反复的肠管切除会引起短肠综合征;内镜下球囊扩张术虽然不能降低狭窄治疗后的复发率,但是与手术治疗相比,内镜下球囊扩张术的创伤小、并发症少,且可以反复进行。既往研究显示,如果狭窄长度<4~5 cm,且不伴有瘘管、脓肿或者恶变,则可以考虑内镜下球囊扩张治疗(Gastroenterology 2004,126:1561)。
在患者第2次出现肠道狭窄时,我们是否应该放弃内镜下球囊扩张,直接对其行手术治疗呢?患者出现第2次肠道狭窄时,狭窄近端的一段小肠伴有瘘管,不再是内镜下球囊扩张术的适应证,但考虑到CT检查费用较高,且患者有放射线暴露,我们没有在球囊扩张前对患者进行腹部CT检查,也没有发现该瘘管,给予其内镜下球囊扩张治疗,结果出现了肠穿孔。
在发生肠穿孔后,我们尽管用钛夹成功封闭了穿孔部位,但考虑到肠道狭窄仍然存在,且不可能再次行内镜下球囊扩张术,因此最终选择了急诊手术,切除狭窄肠段及其近端出现瘘管的小肠。
(武汉大学中南医院 陈敏 夏冰 美国克利夫兰临床医学中心 沈博)


评论